大腸内視鏡検査は、何歳から受けるものなのでしょうか?
多くの医者は、40代から受けるべきだと話します。なぜなら、大腸がんの発症率・死亡率は40代から増加し始め、高齢になればなるほど高まります。しかし、早期の大腸がんであれば、ほぼ完治すると言われています。それだけに高齢者の方が大腸内視鏡検査を受ける意義は大いにあるのです。
しかし大腸内視鏡検査は、高齢者の体に負担を与えるとともに、合併症を引き起こすリスクもあります。そのため、高齢者は大腸内視鏡検査を受けた方がいいのか?と疑問に思うこともあるはずです。この記事では、大腸内視鏡検査の合併症等のリスク、その対策となる新たな検査方法をご紹介します。
目次
大腸内視鏡検査のリスク

現在は少子高齢化が進み、平均寿命も上がりつつあります。それに伴って、大腸内視鏡検査を受ける高齢者の方も多くなると考えられます。まずは、高齢者の方が大腸内視鏡検査を受ける際のリスクについてお話します。
体への負担
高齢者は加齢によって身体的な機能が低いうえ、何かしらの病気を患っていることも多いのです。そのため、若者には大したことがなくても、高齢者の方には大きな負担になってしまう場合があります。
大腸内視鏡検査では、肛門から内視鏡を挿入しながら大腸内に異常がないか観察します。その際に挿入する内視鏡は10~13mm程度(大腸用)です。大腸自体は直径5~8cmありますが、やはり体に負担がかからないと言われれば嘘になります。そして内視鏡を挿入していくと、S状結腸の部分でループを形成します。そしてどんどん挿入をして押していくと、以下の図のように腸が引き伸ばされて痛みも生じます。
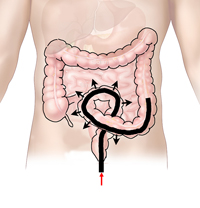
(引用)桜橋渡辺病院 各科のご案内 外科
器具からの感染
大腸内視鏡検査では、がんの一歩手前である腺腫(良性腫瘍・良性ポリープ)が発見された場合、その場で切除することも可能となっています。このように内視鏡を体内に挿入したり、処置具に血が付く・飛散する場合もあるため、感染するリスクがあります。
それだけ内視鏡検査には使用する器具が多いですが、使い捨て以外に、滅菌して再使用する場合があります。このため、一つ一つに洗浄方法というものを目安として日本消化器内視鏡技師会が定めています。それが洗浄消毒ガイドラインです。
使用後の内視鏡を洗浄せずにいきなり消毒を行うと,内視鏡に付着する有機物を凝固させ,その後の洗浄に支障をきたすばかりでなく,逆に病原微生物を保護し,感染の原因をつくる可能性があるので行なってはならない。
内視鏡の高水準消毒剤としては,現在GAのほかにフタラールや過酢酸が厚生労働省から承認されている。したがって,それぞれの薬剤の使用については有効濃度と期限を守って使用する。しかし,中水準消毒剤のアルコールや塩化ベンザルコニウム,グルコン酸クロルへキシジンなどの低水準消毒剤は効果が期待できないので使用してはならない。
GAを用いた消毒例では,洗剤を十分に除去した後に,GAの浸漬槽で内視鏡外側とすべての内視鏡チャンネルに2%以上のGAを満たして10分間の浸漬を行う。
しかし、この手順はあくまでもガイドラインであって、病院によって使用する消毒剤や洗浄方法・手順が異なることが実情です。また、消毒剤のすすぎ残りのために事故が発生した事例や、使用済み処置具の洗浄が不十分で感染してしまった事例もあります。
さらに近年は、より複雑な形状であったり多くのパーツからできている内視鏡・器具も登場しているため、なおさら洗浄・消毒が徹底される必要があります。
大腸内視鏡検査の際の医療事故

検査時の偶発症
基本は、ポリープを切除する際に合併症が起こることはまれだといわれています。しかし、大腸の腸壁は薄い上に曲がっている腸の中に管を通していくため、出血(下血)や腸穿孔といった偶発症を起こすことがあります。この場合は、入院や手術が必要になることもあります。
- 出血・・・治療した部位が潰瘍になり、出血する。この場合血便ではなく、便器が血液で真っ赤になる。発症率は約1%。
- 腸穿孔・・・腸に穴があく。発症率は0.03%。
また、鎮静剤を使用した場合はまれですが副作用や偶発症が起こることがあります。日本消化器内視鏡学会によると、偶発症の発生確率は0.0013%(2003~2007)です。以下が症状の例です。
- 注射部位の炎症
- 静脈炎
- 血管痛
- 血圧低下
- 呼吸抑制
- 低酸素血症
- 健忘・・・検査前後の記憶がなくなる
- 不整脈
- アレルギー
- 排尿障害
実際に起きた事故の例
穿孔の事例
60歳男性で、大腸の屈曲した部分に3cmの平坦なポリープがあり、内視鏡治療が行われました。この時、EMRという液体を注入して盛り上げてポリープを切除する方法がとられました。(EMRの詳細はこちらのページをご覧ください→内視鏡で切除?「大腸ポリープ」について知っておきたい4つのこと!)
手術直後は何もなかったのですが、翌日食事を開始した後激しい痛みで緊急手術になりました。実はポリープを切除した箇所が穿孔したためで、1cmほどの穴が開き、便がもれて腹膜炎を起こしていたそうです。手術は成功し、10日後無事退院しました。
大腸洗浄液による死亡事故の事例
2001年にある患者が大腸洗浄液(ニフレック)を検査のため服用しました。大腸内視鏡検査を行うためには、大腸内をきれいにする必要があるため、ニフレックを約2L服用して便を完全に出します。しかし、この患者は腸閉塞で、何日も便が出ていない状態でした。その状態で2Lの液体を飲ませたため、腸が膨らみ破裂してしまったのです。
この件から厚生労働省が以下のように使用上の注意を改訂するように指示しました。
- 排便、腹痛等の状況を確認しながら慎重に投与し、腹痛等があらわれた場合には、適切な検査等を行い、投与継続の可否について慎重に検討する。
- 腸閉塞の疑いのある患者には投与しない。
- 腸管狭窄、高度な便秘の患者には慎重に投与する。
- 高齢者では、時間をかけて投与するなど十分に注意する。
- 患者の日常の排便の状況及び投与前の便通を確認する。特に自宅で服用する際には、服用前日あるいは服用前に排便がない場合には医師等に相談するよう患者を指導する。
(参考)厚生労働省 経口腸管洗浄剤「ニフレック」等による腸管穿孔及び腸閉塞に関する緊急安全性情報の発出について
対策となる3つの方法

体に負担をかけないための方法が、近年普及し始めています。
大腸カプセル内視鏡
大腸カプセル内視鏡とは、患者がカプセルの形をした内視鏡を飲み込めばよいだけの検査方法です。これにはチューブがないため、肛門から内視鏡を挿入する際の負担がありません。さらに痛みもありません。
体内に入ったカプセル内視鏡は、消化管を通りつつ、腸内を撮影します。2方向にカメラがあり、4~35枚/秒の速さで写真を撮っていきます。そして、カプセルが肛門から排出されるまで腸管洗浄剤を飲み続け、排出されたカプセルから写真を読み込み、観察していきます。そしてカプセルを飲んでから1~2時間後には帰宅することができます。
そんな画期的な方法ですが、こんなデメリットもあるのでしっかりと確認してください。
- 行っている医療機関は全国で約200のみ
- ポリープ等の病変を見つけても、その場で切除することができない
- 全大腸を観察することができない
- 費用が3万(3割負担の場合)
無送気軸保持短縮法
無送気軸保持短縮法は、先ほど述べた内視鏡挿入時の痛みを改善する方法です。標準での大腸内視鏡検査はループ挿入法と呼ばれる検査で、腸がつっぱり痛みを伴います。
しかし、無送気軸保持短縮法は、空気を入れることなく蛇腹のように波打った形の腸を少しずつ畳み、短縮させながらカメラを進めていく方法です。無理に腸が引っ張られることがなく、大量のガスで腸内が張ることもないので、圧倒的に痛みや違和感を感じることなくできる検査法です。
ただし、習得するには2000件以上の大腸内視鏡検査の経験が必要だと言われています。そのため、無送気軸保持短縮法ができる医者は限られているという現実があります。
コールドポリペクトミー
本来、「ポリペクトミー」という内視鏡切除の方法がありました。茎のあるタイプのポリープに有効な切除方法で、ポリープの茎にスネアと呼ばれる金属製の輪をかけて、高周波の電流を流して根元からポリープを切り取ります。しかし、熱の影響で出血・穿孔の可能性があったため、代わりに普及し始めているのがこの「コールドポリペクトミー」です。
高周波電流では、粘膜の下にある粘膜下層の血管を傷つける可能性が高いために、出血や穿孔が起きやすいのです。一方コールドポリペクトミーは、高周波電流は流さずにそのまま切除する方法のため、それを防ぐことができます。ポリープのサイズに応じて、主に2つのやり方があります。
- 専用の鉗子でポリープをつまんで切除する(~4mmのポリープ)
- スネアという金属製の輪で切除する(4~10mmのポリープ)
しかし、コールドポリペクトミーで切除できるのは10mmのポリープまでです。10mmよりも大きいポリープであったら、高周波の電流を流すポリペクトミーで切除する必要があります。
まとめ
大腸内視鏡検査にもリスクはないわけではありません。だからといって検査を受けないというのももったいないのです。大腸がんは早期発見ができれば、完治できる可能性が高い病気です。したがって、どのようなリスクがあるのかということを知ってから検査を受けることが大変重要になってきます。事前に知っておけば、検査を受ける際にしっかりと担当医師と話し、安心して検査を受けることができます。
まずは病院を訪ねてみて、自分の身体の状況を診てもらい、相談しつつ対処を進めてみましょう。



